Trombocitopenična purpura u djece
Hemoragijske patologije su specifični poremećaji krvi. U dječjoj praksi često se pojavljuju, razlikuju se u prilično teškom tijeku. Često se kod djece javlja trombocitopenična purpura.
etiologija
Trenutno postoje mnoge hemoragijske patologije. Za njihov razvoj voditi niz razloga. Jedna od tih bolesti je trombocitopenična purpura. Ova patologija je na vrhu popisa hemoragijskih bolesti kod djece i odraslih. Ako se usredotočite na statistiku, može se primijetiti da se javlja u 40-70% bolesnika s različitim krvnim patologijama.
Ovu patologiju karakterizira snažno smanjenje perifernog krvotoka od ukupnog broja stanica trombocita. To je zbog prisutnosti imunološkog sukoba između krvnih ploča i antigena. Valja napomenuti da anatomski parametri slezene ostaju normalni. Liječnici bilježe da se svake godine bilježi sve više slučajeva te hemoragijske bolesti.
Bebe trpe ovu patologiju mnogo češće od dječaka.
Jedan uzrok bolesti još nije utvrđen. Dugo vremena znanstvenici nisu mogli razumjeti razloge zbog kojih djeca imaju ovu krvnu patologiju. Samo suvremeni razvoj i znanstveno istraživanje pomogli su stručnjacima da dobiju odgovore na svoja pitanja.
Razvoj trombocitopenijske purpure dovodi do utjecaja različitih čimbenika. Najčešći i znanstveno zvučni su:
- Dugotrajna uporaba određenih vrsta lijekova. Znanstvenici su dokazali da više od 60 različitih lijekova može kod djeteta izazvati pojavu simptoma ove hemoragijske bolesti na koži. Takvi lijekovi uključuju kinin, kinidin, sulfonamide, heparinfurosemid, dipiridamol, digoksin, metaboliti acetilsalicilne kiseline, paracetamol, neke vrste beta-blokatora, tiazidi, cefalosporini, ampicilin, levamisol i mnogi drugi. Predviđanje razvoja hemoragijske bolesti u određenom djetetu gotovo je nemoguć zadatak.
- Genetski defekti. Mnogi europski znanstvenici vjeruju da nasljednost igra vrlo važnu ulogu u razvoju idiopatske verzije bolesti. U tijeku su brojni znanstveni eksperimenti koji bi trebali dokazati ili opovrgnuti ovu teoriju. Postojeći genetski poremećaji mogu dovesti do razvoja autoimunih upala i pojave nepovoljnih simptoma hemoragijske bolesti.
- Posljedice infektivnih patologija. Toksični učinci vitalnih produkata patogenih mikroorganizama na organizam djece dovode do razvoja različitih upalnih imunoloških reakcija. Kod beba s prirođenim stanjima imunodeficijencije, rizik od trombocitopenijske purpure se povećava nekoliko puta.
- Intrauterina infekcija. Prvi znakovi hemoragijske bolesti nastaju u bebi dok su još u maternici. Žena koja boluje od trombocitopenične purpure može proći niz autoimunih antitijela kroz sustav protoka placente krvi djetetu. Ova klinička situacija dovodi do činjenice da se nepovoljni simptomi bolesti javljaju kod novorođenčeta u prvim mjesecima života.
patogeneza
Dugo vremena znanstvenici nisu mogli utvrditi mehanizam za razvoj trombocitopenijske purpure u djece. Već desetljećima su postojale razne teorije koje su objasnile patogenezu te hemoragijske bolesti. U posljednje vrijeme, u svezi s pojavom novih laboratorijskih aparata i poboljšanjem dijagnostičkih metoda, pojavila su se nova znanja o mehanizmu pojave trombocitopenijske purpure u djece.
Tijekom patološkog procesa u tijelu djece pojavljuje se veliki broj specifičnih molekula proteina. Zovu se antitijela trombocita. Te tvari počinju djelovati s određenim antigenskim komponentama staničnih membrana krvnih pločica (trombocita).
Obično te krvne stanice obavljaju niz vrlo važnih fizioloških funkcija. Oni su potrebni kako bi se osigurala normalna viskoznost, kao i za protok krvi.
Rezultati recentnih znanstvenih istraživanja potvrđuju da struktura trombocita u danoj hemoragičnoj bolesti prolazi kroz niz promjena. U njima se pojavljuje izražen granularni aparat, a značajno se povećava razina alfa serotonina. Promjena ukupnog broja trombocita utječe na pojavu trajnih promjena koje se počinju pojavljivati u zidu krvnih žila. Kao odgovor na ovo stanje povećava se količina faktora rasta trombocita.
Svi ti poremećaji dovode do smrti endoteliocita - stanica koje oblažu unutrašnjost krvnih žila i daju im specifičnu "glatkoću" potrebnu za neprekinuti protok krvi. Kao posljedica takvih patoloških abnormalnosti, kod djeteta počinju se pojavljivati prvi znakovi hemoragičnog sindroma, što značajno umanjuje njegovu dobrobit.
Nakon bakterijskih ili virusnih infekcija, antitrombocitna antitijela obično se pojavljuju nakon ½ -1 mjeseca. Prema njihovoj pripadnosti spadaju u skupinu imunoglobulina G. To također objašnjava postojano postojanje antitijela u krvi u budućnosti. U nekim slučajevima, oni mogu ustrajati u djetetu tijekom cijelog života. Smrt "utrošenih" imunoloških kompleksa javlja se u slezeni.
Najnoviji rezultati znanstvenih istraživanja omogućili su da se pojasni zašto dijete koje pati od autoimune trombocitopenične purpure već duže vrijeme ima simptome povećanog krvarenja. To je uglavnom zbog smanjenja razine serotonina. Normalno, ova tvar je uključena u stvaranje krvnog ugruška.
vrste
Liječnici razlikuju nekoliko kliničkih oblika ovog hemoragičnog stanja.
To uključuje:
- imunološka trombocitopenija;
- idiopatski.
Liječnici također koriste drugu klasifikaciju, koja vam omogućuje da odvojite različite varijante trombocitopenijske purpure u različite imunološke oblike. To uključuje:
- Isoimmune. Najčešće nakon transfuzije krvi. To može biti kongenitalno - kada majka i buduća beba imaju imunološki sukob na antigene trombocita. Može imati prolazni karakter. Ovaj klinički oblik često se stalno ponavlja.
- Autoimuna. Pojavljuje se zbog formiranja u tijelu velikog broja antitijela trombocita na vlastite krvne ploče.
- Geteroimmunnaya. Razvoj ove imunološke varijante bolesti često dovodi do uzimanja određenih skupina lijekova. Važnu ulogu u tome ima prisutnost individualne preosjetljivosti i imuniteta pojedinih kemikalija kod bolesnog djeteta. To pridonosi razvoju specifičnog znaka - ljubičastog kožnog osipa koji je posljedica višestrukih krvarenja.
- Transimmunnaya. Taj imunološki oblik bolesti razvija se, u pravilu, kao posljedica nastalog antigenskog sukoba i nakupljanja protu-trombocitnih antitijela u trudnice.Lako prodiru u plod kroz sustav placentnog protoka krvi, što dovodi do razvoja hemoragijskog sindroma.
simptomi
Težina nepovoljnih kliničkih znakova bolesti uvelike ovisi o tome koliko je kritična redukcija trombocita u perifernoj krvi. Simptomi se povećavaju kada razina krvnih pločica padne na 100.000 / µl. Smanjenje na 50.000 / μl dovodi do pojave izraženih simptoma hemoragijskog sindroma.
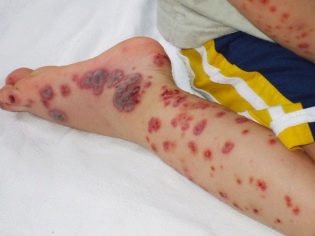
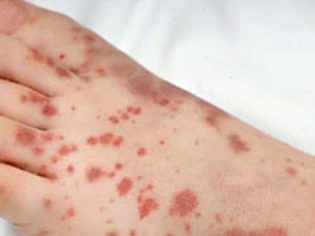
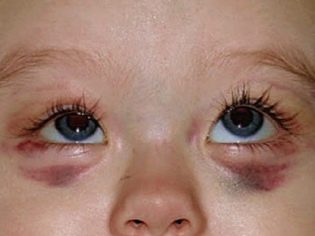
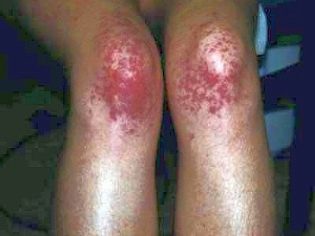
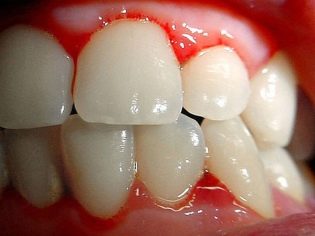
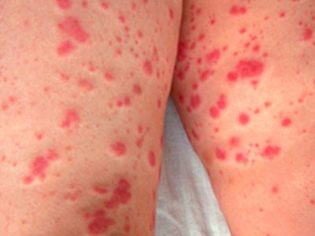
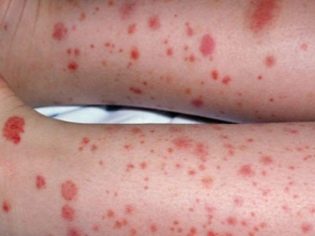
Ovo patološko stanje je najspecifičniji klinički znak trombocitopenijske purpure. Odlikuje se pojavom brojnih i raznovrsnih krvarenja koja se javljaju u različitim anatomskim zonama.
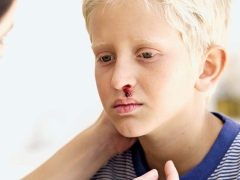
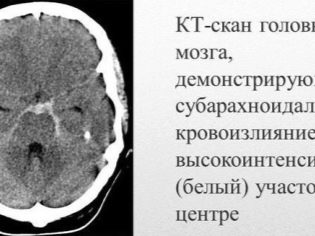
Često bolesno dijete ima krvarenje iz nosa i desni, krvarenja u mozgu i unutarnjim organima su najopasnija. To dovodi do invalidnosti bolesne bebe.
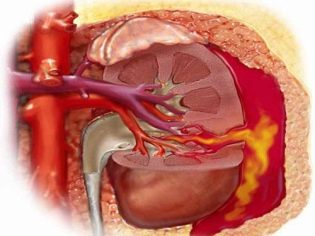
Krvarenje u bubrezima ili mokraćnom sustavu očituje se kod djeteta prisutnošću krvi u mokraći. Kod teškog krvarenja može se pojaviti hematurija - pojava velikog broja crvenih krvnih stanica u sedimentu mokraće. Krvarenje u gastrointestinalnom traktu (posebno u distalnom crijevu) dovodi do činjenice da dijete ima crne stolice (melena). Ovi klinički znakovi su vrlo nepovoljni i zahtijevaju obvezno liječenje liječnika.
Hemoragijski sindrom u trombocitopeničnoj purpuri ima nekoliko značajki. Karakterizira ga asimetrija rezultirajućih odstupanja, kao i potpuna spontanost njihovog izgleda. Težina simptoma, u pravilu, ne odgovara intenzitetu utjecaja.
U nekim slučajevima, nepovoljni se simptomi manifestiraju kod djeteta čak i uz jednu dozu lijeka ili nakon prijenosa normalne infekcije. Često se pojavljuje trombocitopenična purpura u akutnom obliku.
Krvarenja mogu biti višestruka i javljaju se istovremeno (u različitim unutarnjim organima). Postoji vrlo nepovoljna lokalizacija unutarnjeg krvarenja. To su bubrezi, nadbubrežne žlijezde, glava, kao i kičmena moždina, srce, jetra. Krvarenja u tim organima dovode do izraženog oštećenja vitalnih funkcija.
Trombocitopenična purpura ima određene osobine. Tijekom palpacije unutarnjih organa može se primijetiti da nema povećanja slezene i jetre. Limfni čvorovi također ostaju normalni u veličini. Ovi klinički znakovi značajno razlikuju ovu patologiju od mnogih drugih hemoragijskih bolesti. Vrlo često sindrom povećanog krvarenja ostaje samo jedna manifestacija ove bolesti.
Kako se pojavljuje u novorođenčadi?
Prvi simptomi kod beba s auto-trombocitnim antitijelima u krvi pojavljuju se u prvim mjesecima života. Kod dojenčadi hemoragijski sindrom može se izraziti na različite načine. Na pojavu negativnih simptoma utječe početno stanje djeteta, kao i prisutnost teških popratnih patologija.
Kod beba postoji trombocitopenična purpura s pojavom krvarenja u koži, sluznicama, kao i unutarnjim organima.
Obično, prvi simptomi koje roditelji nađu kod bolesnog djeteta su velike modrice koje se iznenada pojavljuju na koži. U pravilu nema prethodnih ozljeda ili udaraca prije pojave takvih elemenata na koži. Razvoj krvarenja u šupljini velikih zglobova vrlo je opasan, jer može dovesti do poremećaja hoda i do pojave boli pri aktivnim pokretima.
dijagnostika
Možete posumnjati na bolest kada dijete ima različita krvarenja. Obično nema takvih manifestacija kod beba.Pojava modrica na koži, bez obzira na ozljede ili udarce, također treba motivirati roditelje da kontaktiraju pedijatra s djetetom na konzultaciju. Točnija dijagnoza može staviti hematologa za djecu.
Za postavljanje dijagnoze potrebno je provesti nekoliko laboratorijskih ispitivanja. Ove studije pomažu utvrditi patološku varijantu krvarenja, kao i utvrditi težinu fizioloških abnormalnosti u djeteta.
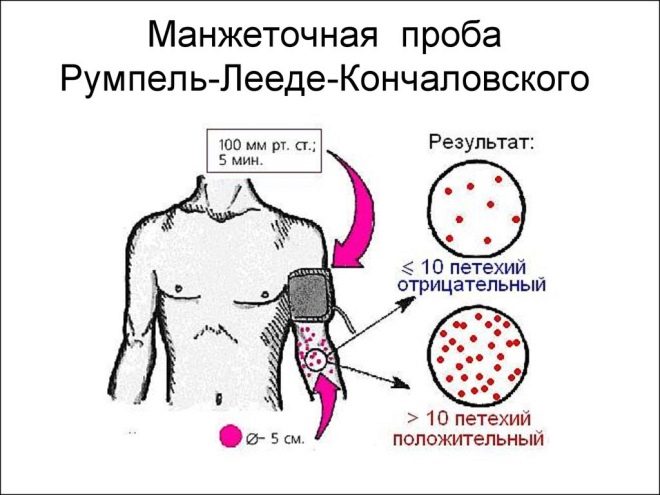
Da bi se otkrilo pretjerano krvarenje, provodi se test testa i testa manžete. Ispitivanje pomoću manžete dječjeg krvnog tlaka za mjerenje krvnog tlaka je obvezno u dijagnostici trombocitopenijske purpure.
Osnovno istraživanje koje se provodi za sve bebe, bez iznimke, je potpuna krvna slika. Ovu hemoragičnu bolest karakterizira naglo smanjenje broja trombocita. Nakon prošlih virusnih infekcija, postojana limfocitoza može biti prisutna u krvi dugo vremena. Punkcija kralježnice s trombocitopeničnom purpurom samo je pomoćna. Rezultat mijelograma s ovom bolešću pokazat će da je broj trombocita normalan.
Da bi se ustanovilo postojeće funkcionalno oštećenje, provodi se analiza koagulograma. Pomaže odrediti količinu fibrinogena, protrombinsko vrijeme i druge važne kriterije za procjenu intravaskularne tromboze. Rezultat ocjenjuje liječnik.
U nekim situacijama potrebno je proširenje kompleksa dijagnostičkih mjera. Svrha dodatnih istraživanja provodi se prema strogim medicinskim indikacijama.
liječenje
Pojava znakova izraženog hemoragijskog sindroma kod djeteta je razlog za hospitalizaciju. Ispravljanje hematoloških poremećaja provodi se u bolničkim uvjetima, a sve procese kontroliraju liječnici. Za vrijeme pogoršanja bolesti neophodan je ostatak kreveta. Kako se osjećate bolje, vaša se beba može vratiti svom uobičajenom načinu života. Aktivni sportovi za ovu djecu su obično ograničeni.
Jedna od važnih komponenti liječenja je dijeta.
Bolesna beba treba jesti 5-6 puta dnevno, u malim porcijama. Vrlo dobro, ako se hrana prethodno pregazi. Preporučljivo je kuhati jela na blagi način, isključiti pečenje u ulju. Temelj dječje prehrane mora biti raznovrsnost proteinskih proizvoda.
Glavni lijekovi koje liječnici propisuju za kompenzaciju hemoragičnog sindroma su glukokortikosteroidi. Oni imaju složen učinak koji uključuje desenzibilizirajuće, protuupalno, imunosupresivno i antialergijsko djelovanje. Glavni lijek koji se propisuje tijekom ovog razdoblja je prednizon. Doziranje hormona određuje se pojedinačno, uzimajući u obzir dob i težinu bebe.
Pri uzimanju prednizona u krvi bolesnog djeteta, broj trombocita se postupno povećava. Unos hormona pomaže smanjiti broj cirkulirajućih anti-trombocitnih antitijela, kao i smanjiti nastanak imunoloških kompleksa koji uzrokuju pojavu neželjenih simptoma.
O tome što je trombocitopenična purpura, pogledajte sljedeći video.