Intrauterine infekcije: od uzroka do učinaka
Često, kad čuju o intrauterinoj infekciji, roditelji teško mogu zamisliti o čemu se točno radi. Ako trudnica ima gripu, je li to infekcija ili ne? A ako postoji drozd - može li se beba zaraziti? Ovaj će se članak usredotočiti na intrauterine infekcije fetusa i kako ih izbjeći.
Što je to?
Intrauterine infekcije nazivaju se prilično velikom skupinom oboljenja fetusa i novorođenih mrvica. Takve infekcije postaju moguće kao posljedica zaraze djeteta tijekom trudnoće (tijekom intrauterinog boravka), kao i tijekom poroda. Takva infekcija može uzrokovati smrt bebe prije rođenja, kao i zaostajanje djeteta u razvoju. Prisutnost intrauterine infekcije kod žena povećava vjerojatnost pobačaja i prijevremenog poroda. Veliki rizici anomalije i malformacije djetetove formacije, oštećenja njenih organa i sustava, osobito nervoznih.
Virusni agensi, patogene bakterije, gljivice i ponekad neki paraziti mogu uzrokovati fetalnu bolest u maternici i tijekom rođenja. Putanja prijenosa je uvijek vertikalna, tj. bolest ide od majke do djeteta. Teško je reći koliko često se takve infekcije događaju, nema više ili manje pouzdanih statistika, međutim, prema Svjetskoj zdravstvenoj organizaciji, svaki deseti novorođenče bio je izložen intrauterinoj infekciji.
U četvrtini smrtnih slučajeva dojenčadi u Rusiji, intrauterine infekcije su “krivi”. Oni su uzrok anomalija i bruto grešaka u oko 80% žetona rođenih s određenim odstupanjima. Među djecom koja su umrla prije prve godine života, s prirođenim anomalijama razvoja, u oko 30% slučajeva glavni uzrok tragedije leži iu intrauterinoj infekciji.
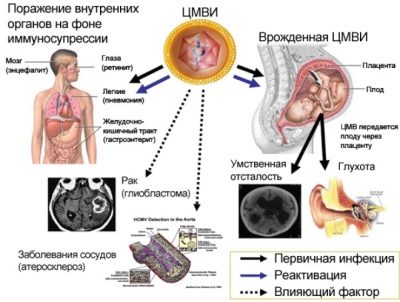
O kakvim infekcijama govorimo? To je obično kod infekcija TORCH (Torch). Ovo smanjenje uvedeni su 1971. godine od strane stručnjaka Svjetske zdravstvene organizacije:
- T - toksoplazmoza;
- O - mikoplazma, sifilis, hepatitis, streptokokna infekcija (streptokoki), candida i druge virusne i bakterijske infekcije;
- R - rubela;
- C, citomegalovirus;
- H - herpes.
Štoviše, svi infektivni patogeni dijele se u zasebne skupine:
- virusi: rubela (rubella), citomegalovirus, herpetički virusi, virusni hepatitis;
- bakterije: sifilis, listerioza, tuberkuloza, spolno prenosive bolesti, sepsa;
- paraziti: toksoplazmoza i neki drugi;
- gljive: Candida i drugi;
- ko-infekcije, uzrokovane s nekoliko različitih patogena.
Uzroci, načini i mehanizmi prijenosa
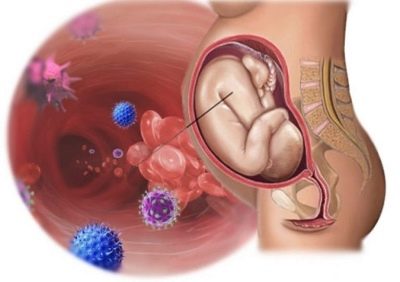
Ove zarazne bolesti razvijaju se u fetusu u slučaju infekcije majke prije rođenja ili izravno tijekom rođenja. Gotovo uvijek izvor zaraze je žena. Prije rođenja, beba se može zaraziti krvlju koja cirkulira u sustavu majka-placenta-fetus preko zaraženih amnionskih voda. U procesu porođaja - kontaktom i aspiracijom. Infektivna infekcija također može utjecati na dijete kada se propisuje invazivna prenatalna dijagnoza: u kordocentezi, amniocentezi, biopsiji korionskih vilica, kao iu postupcima uvođenja krvne plazme i drugih lijekova u pupčanu vrpcu djeteta.
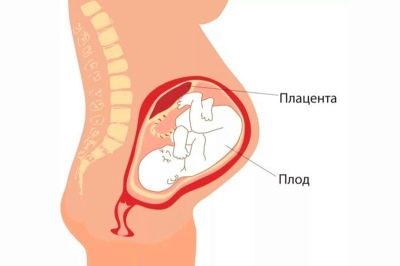
U procesu rađanja, infekcija nastaje zbog prisutnosti infekcije u majčinom rodnom kanalu.Placentu priroda stvara ne samo za hranu, nego i za zaštitu djeteta od virusa, bakterija, gljivica. Za većinu patogena, posteljica je zaista nepremostiva barijera. Ali samo ako “dječje mjesto” nije oštećeno, ono funkcionira normalno.
Ako se dijagnosticira fetoplacentalna insuficijencija kod žene, infekcija djeteta uopće nije isključena.
U rizik su uključene trudnice koje imaju problema sa zdravljem žena, na primjer, kolpitis, endocervicitis ili spolno prenosive bolesti. Povećava se vjerojatnost da će se dijete zaraziti intrauterinom infekcijom ako žena ima dijagnozu prijetnje pobačaja, preeklampsiju, ako je ona, već u zanimljivom položaju, pretrpjela akutnu formu gore navedenih infekcija. Nedonoščad je izložena većem riziku od infekcije intrauterino.
Ako se dijete inficira u fazi organogeneze tijekom prva 2-3 mjeseca trudnoće, trudnoća se obično završava pobačajom, jer su mnoge od deformacija nespojive sa životom i daljnjim razvojem. Ako se infekcija dogodi prije 12. tjedna, onda to često dovodi do rođenja mrtvog djeteta ili bebe s teškim oštećenjima. Ako se infekcija dogodi usred gestacijskog razdoblja ili u zadnjem trećem tromjesečju, obično je lezija ograničena na samo jedan organ ili infekcija postaje generalizirana.
Ako je trudnica ozbiljno bolesna s virusnom bolešću ili bolešću koju uzrokuju patogene bakterije, to ne znači da je i dijete ozbiljno bolesno i, naprotiv, blaga bolest trudnice ne jamči da joj beba ima intrauterinsku infekciju. Težina curenja možda se neće podudarati.
Simptomi i znakovi
Na moguću prisutnost intrauterine infekcije u mrvicama medicinski radnici već mogu pogoditi tijekom rođenja. Neprozirne, mutne amnionske vode s mekonijevim nečistoćama potaknut će ih na takvu ideju. Obično se izvorni izmet tamno zelene boje pojavljuje iz crijeva fetusa nakon rođenja, ali kada je inficiran, defecacija se često javlja nehotično dok je još u maternici, stoga vode imaju tamnu boju i vrlo izražen gnojni miris.
Na činjenicu da je rizik od infekcije visok, ukazuju opstetičari i obilježja "dječjeg mjesta". Tijekom intrauterine infekcije posteljica ima obilježja pletorije, mikrothrombs, područja nekrotične prirode.
Mnoge bebe s intrauterinskom infekcijom rađaju se s asfiksijom, imaju manje težine nego što je potrebno, postoje znakovi hipotrofne tjelesne strukture. Imaju blago povećanu jetru, mogu se uočiti neke razvojne abnormalnosti, ponekad se mikrocefalija ili hidrocefalus promatraju pri rođenju.
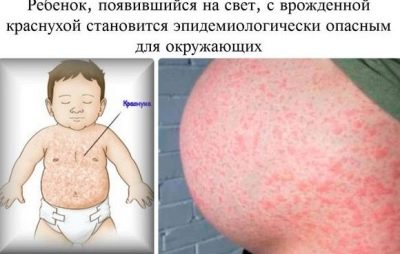
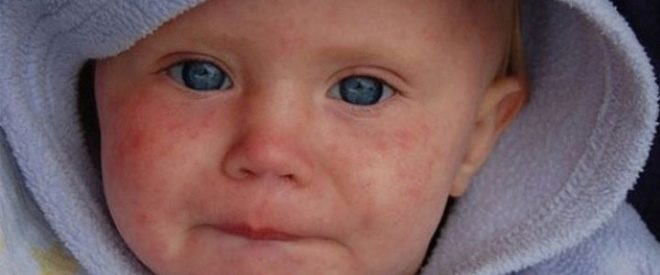
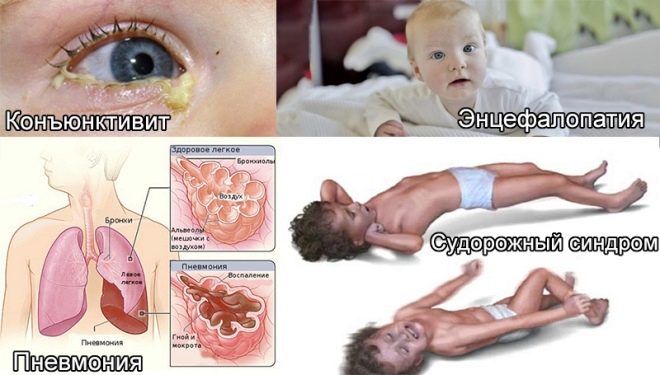
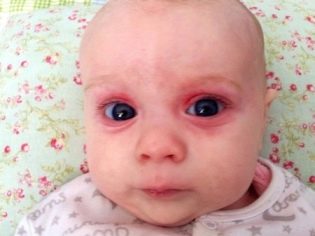
Od prvih sati života, ove bebe imaju žuticu, na koži mogu biti pustule, razne erupcije u obliku roseola ili vezikula, groznica i vrućica, grčevi, problemi s disanjem. Od prvih dana može se razviti upala pluća, omfalitis, upala srčanog mišića, smanjena količina hemoglobina u krvi djeteta, oči su često zahvaćene konjunktivitisom ili keratokonjunktivitisom, višestruka krvarenja se mogu pojaviti na koži - hemoragijski sindrom. Pregled u rodilištu može pokazati kongenitalni glaukom, katarakte, defekte srca i krvnih žila, probleme s mozgom.
Novorođenčad s intrauterinim infekcijama redovito podriguje, to je u izobilju, mišići su oslabljeni, postoje znakovi depresije središnjeg živčanog sustava, koža ima sivkastu nijansu. To su uobičajeni znakovi za svu djecu s intrauterinim infekcijama. Ali svaka specifična infekcija može imati svoje, svojevrsne kliničke manifestacije.
Toksoplazmoza - urođeni oblik
Ako dijete u maternici djeluje na jednoćelijski parazit - toksoplazmu, to dovodi do ozbiljnih posljedica, koje se manifestiraju u značajnom kašnjenju u razvoju, malformacijama mozga, organa vida, srca i kostiju kostura.
Nakon rođenja djeteta s urođenom toksoplazmozom, ima povišenu temperaturu, jaku žuticu, edem, crvenilo kože zbog eksantema, hemoragijski osip, labavu stolicu, grčeve i upalu srčanog mišića, bubrega, pluća. Mnogo ovisi o vremenu infekcije. Ako se to nedavno dogodilo, a djetetova bolest ima subakutni tijek, tada se obično manifestira meningitisom ili encefalitisom.
Ako je dijete relativno dugo zaraženo, a bolest je postala kronična, najčešće se opaža hidrocefalus, smanjenje volumena mozga. Djeca se često rađaju s crnom, potpunom ili djelomičnom atrofijom vidnog živca.
Posljedice urođene toksoplazmoze mogu biti oligofrenija, razvoj epilepsije i sljepoća.
rubeole
Dijete se može roditi s ovom zaraznom bolešću kada se njegova majka razboljela od rubeole tijekom trudnoće. Morate znati da rizici da se dijete također zarazi izravno ovise o određenom razdoblju:
- na početne uvjete - procjenjuje se rizik od 85% ili više;
- drugo tromjesečje - vjerojatnost je oko 20%;
- u trećem - oko 10%.
U bilo kojoj fazi rađanja rubeola može dovesti do pobačaja zbog smrti djeteta.
Bebe koje su dovoljno sretne da prežive u utrobi s kongenitalnom rubeolom, rađaju se s malom tjelesnom masom, rađanje obično nosi status prerane. U prvim satima imaju obilan hemoragijski osip na tijelu, žutica povezana s razgradnjom crvenih krvnih stanica, koja traje dugo vremena. U pravilu, koinfekcije se nazivaju trijada, jer se one obično prikazuju u određenom ili drugom stupnju.
To mogu biti:
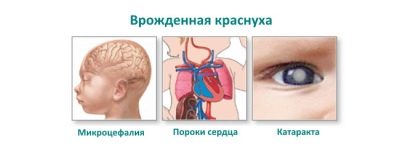
- abnormalnosti organa vida: katarakta, glaukom ili mikroophtalmija;
- oštećenje srca: različiti defekti, na primjer, otvoreni arterijski kanal ili stenoza plućne arterije;
- poremećaji sluha: prirođene abnormalnosti slušnih živaca i kose, prirođeni gubitak sluha ili gluhoća.
Ako je žena dobila rubuelu već duže vrijeme, možda neće biti prirođene srčane bolesti, a skup simptoma bit će ograničen samo na oštećenje organa vida i sluha.
Ovi znakovi su osnovni. Nalaze se u velikoj većini novorođenčadi s prirođenim oblikom Rubele. No, postoje i drugi simptomi koji se mogu uočiti - na primjer, smanjenje volumena mozga, edem mozga, rascjep nepca, malformacije kostura, abnormalni razvoj mokraćnih organa i reproduktivni sustav.
Dijete s takvom urođenom bolešću razvija se sa značajnim zaostajanjem od svojih vršnjaka, dok zaostaje i fizički i mentalno.
CMV infekcija (citomegalija)
Djetetova bolest u maternici s citomegalovirusom nakon rođenja očituje se lezijom jedne ili opsežne abnormalnosti mnogih organa. Ovaj virus uzrokuje patološko smanjenje imuniteta, gnojnih i septičkih učinaka.
Citomegalovirus je često glavni uzrok smanjenja volumena djetetovog mozga, razvoja retinopatije i katarakte. Infekcija u prvom tromjesečju obično dovodi do činjenice da djeca imaju srčane mane i vaskularni sustav. Nakon rođenja obično dolazi do bilateralne upale pluća i oštećenja bubrega. Patiti od ovog virusa i živaca: vizualni i slušni. Zbog toga nije isključena pojava sljepoće, gluhoće.
Urođena herpesna infekcija
Virusi herpesa mogu utjecati na tijelo djeteta na različite načine: generalizirana infekcija se razvija u oko pola slučajeva, živčani sustav pati u svakom petom slučaju,koža i sluznice su zahvaćene u 20% slučajeva.
Dijete rođeno u svijetu s generaliziranim oblikom herpesne infekcije, obično ima značajnih problema sa spontanim disanjem - razvija se takozvani sindrom distresa. Stanje mu je komplicirano zbog upale pluća, povećane jetre i trombocitopenije. Kada su zahvaćeni završetci živaca, najčešće se razvijaju encefalitis i meningoencefalitis. Kada se kožni oblik djeteta rađa s obilnim osipom tipa vezikula, s osipom koji je zahvatio ne samo koža, već i sluznice i unutarnji organi. Ako se bakterijskoj infekciji doda ovaj oblik, onda se obično razvija sepsa.
Herpes virusi mogu uzrokovati smanjenje volumena mozga, sljepoću, hipoplaziju ekstremiteta te mentalnu i psihomotornu retardaciju.
Klamidija - kongenitalna forma
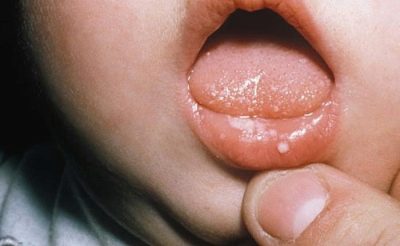
Majke zaražene klamidijom prenose svojoj djeci oko 45-50% slučajeva. Svako peto dijete rođeno s klamidijom razvija upalu pluća, gotovo svi imaju klamidijsko oštećenje oka. Dojenčad se uglavnom inficira tijekom prolaska kroz rodni kanal u vrijeme rođenja. Prvi simptomi infekcije pojavljuju se već 1-2 tjedna nakon poroda.
Svako četvrto dijete, liječnici utvrđuju nazofaringitis, svaki treći - konjunktivitis, koji se ne može liječiti antibioticima, mali učinak daje samo tetraciklin. U 15% slučajeva dolazi do upale pluća s jakim kašljem. Rijetko se bolest manifestira gastroenteritisom. Urogenitalni organi djeteta također su pogođeni u 15% slučajeva - djevojčice imaju vulvitis i uretritis kod djece oba spola.
mikoplazmoza
Dijete se tijekom poroda inficira mikoplazmom. Ako se mikoplazma otkrije u trudnica, liječenje se mora provesti nakon 16 tjedana, što pomaže smanjiti učestalost infekcije kod djece.
Mycoplasmosis u novorođenčadi čini se osjetio pneumonije, koja se razvija vrlo sporo. Dijete je blijedo, pojavljuje se kratkoća daha i postupno se povećava. Oko 15% djece u prvim mjesecima života od takve pneumonije umire.
Kandidijaza - urođena forma
Prepoznavanje kongenitalne kandidijaze je najteže, jer se često događa skriveno, a dijagnoza se može zakasniti. Najčešće, gljivične lezije se nalaze u bebama koje se žure da budu rođene prerano, kao i kod beba čije su majke oboljele od dijabetesa u razdoblju trudnoće., u prisutnosti kandidijaze u analizama buduće majke.
Gljive mogu dovesti do raznih lezija: može se promatrati koža, lezije sluznice i generalizirana infekcija kandidom. Candida infekcija može biti visceralna, s gljivičnim infekcijama srčanog mišića, jetre i bubrega. Bolest može lako i teško teći.
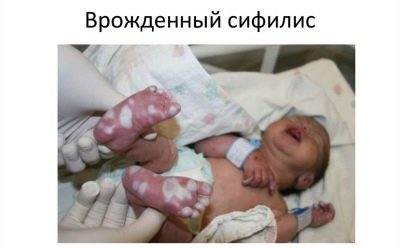
Kongenitalni sifilis
Uzrok bolesti kod novorođenog djeteta je slična bolest u majke dok čeka dijete. Zbog toga se sve trudnice izvode tri puta na RV tijekom nošenja bebe.
Znakovi kongenitalnog sifilisa kod malog djeteta ne mogu se pojaviti odmah, već tijekom prve dvije godine života. Obično se bolest osjeća sifilitičkim rinitisom, pemfigusom, osteoporozom i povećanjem jetre.
Ako je tijekom trudnoće buduća majka dijagnosticirana sifilisom, beba se odmah nakon rođenja uzima za analizu krvi iz pupkovine. Kongenitalni sifilis može pokazati posteljica koja je patološki povećana i modificirana u svojoj strukturi.
dijagnostika
S obzirom na ozbiljnost mogućih posljedica takvih infekcija za dijete, zdravstveni radnici su uključeni u prepoznavanje zaraznih bolesti čim žena u poziciji „dođe“ u bolnicu da se registrira. TORCH-kompleksni testovi, mrlje iz vagine na mikroflori, bakposev provode nekoliko puta tijekom razdoblja čekanja djeteta, počevši od prvog tromjesečja.
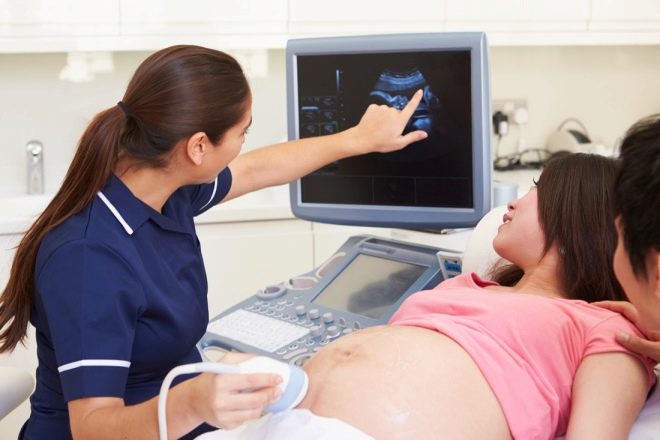
Liječnik može posumnjati na intrauterinsku infekciju djeteta u bilo koje vrijeme. U ovom slučaju, žena će dobiti uputnicu za invazivnu dijagnostičku proceduru. Krv kosti fetusa ili uzorak amnijske tekućine nakon in vitro studije (in vitro - "in vitro") moći će dati točan odgovor na pitanje ima li dijete infekciju ili ne.
Postoje markeri koji su vidljivi na ultrazvuku. Vrlo često, intrauterina infekcija mrvica popraćena je promjenom količine amnionske tekućine na veću ili manju stranu, stoga se pitanje moguće infekcije nužno postavlja u slučaju niskog sadržaja vode ili polihidramniona. U vodama ultrazvuka često se nalazi takozvana suspenzija.
Preranog sazrijevanja posteljice, kao i edema samog fetusa, koji postaju očiti iz rezultata mjerenja fetometrije, ukazuje na infekciju djeteta.
Iskusni liječnik ultrazvučne dijagnostike zasigurno će obratiti pozornost na razvojne abnormalnosti nekih unutarnjih organa djeteta, na poremećeni protok krvi u pupčanoj vrpci, posteljicu. Na CTG nakon 29-30 tjedana trudnoće moguće zarazne bolesti fetusa mogu ukazivati na promjenu i odstupanje od standarda PSP.
Nakon rođenja djeteta, medicinskim će djelatnicima biti na raspolaganju mnogo više mogućnosti za dijagnostiku - to je čitav niz laboratorijskih testova, kako bakterioloških, tako i viroloških. Vrlo informativna metoda je histologija placentnog tkiva.
Tijekom prvog dana novorođenčeta sa sumnjom na intrauterinsku infekciju, neurolog, kardiolog, oftalmolog, mora biti pregledan slušnom funkcijom trećeg dana zajedno s ostatkom novorođenčeta.
liječenje
Sve bebe rođene s intrauterinim infekcijama odmah počinju liječiti. Ako je lezija registrirana virusna, propisano je liječenje interferonima, imunoglobulinima, djetetu se daju imunomodulatori. Herpetic virusi zahtijevaju uporabu posebnog lijeka koji je razvijen protiv njih - "aciklovir". Ako je infekcija kod djeteta bakterijske prirode, propisano je liječenje antibioticima.
Sve ove mjere su osmišljene kako bi se uklonilo i neutraliziralo tijelo, koje je odgovorno za infekciju i sve patološke procese. Osim glavnog lijeka, propisano i simptomatsko liječenje. I to ovisi o tome koji su specifični simptomi mališana popraćeni infekcijom.
Potrebno je shvatiti da neke posljedice zahtijevaju kiruršku intervenciju, primjerice, prirođene srčane mane. A za djecu s gluhoćom indicirana je kohlearna implantacija i druge metode ispravljanja oštećenja sluha.
Nijedan liječnik neće moći pouzdano odgovoriti na pitanje, kakva su predviđanja za dijete rođeno s intrauterinskom infekcijom.- sve ovisi o prirodi bolesti, stupnju oštećenja malog organizma, vlastitom imunitetu, pa čak i od djetetove želje da preživi. Međutim, statistika pokazuje da u 80% slučajeva s generaliziranom kongenitalnom infekcijom, do smrti djeteta dolazi bez obzira na to koliko dobro su porodilište i dječji odjel tehnički opremljeni.
Medicina se lako može nositi s lezijama pojedinih organa, ali značajna korekcija lezija CNS-a praktički ne postoji. A onda će predviđanja ovisiti o tome koliko je poremećeno funkcioniranje mozga, koliko su oštećene moždane strukture.
prevencija
Glavni način izbjegavanja intrauterine infekcije fetusa smatra se detaljnim pregledom žene prije trudnoće. Potrebno je na vrijeme odrediti, identificirati sve moguće infekcije kod žene i njenog seksualnog partnera, mnoge se bolesti mogu lako i relativno brzo liječiti, a najvažnije je da se to učini prije nego se na testu pojave dvije pruge; dijete.
Žena koja planira trudnoću, kao i dijete ispod srca, treba isključiti komunikaciju i kontakt s zaraznim pacijentima. Većina infekcija u tijelu ima oporavljena protutijela koja štite od reinfekcije, kao što je slučaj s rubeolom i vodenim boginjama. A ako žena koja planira postati majka, prije nego što takve bolesti ne povrijedi, ona mora biti učinjeno 3-4 mjeseca prije trudnoće odgovarajuća cijepljenja. To će pomoći da se izbjegne infekcija dok čekate bebu.
Nakon što je pretrpjela zaraznu bolest u prvom tromjesečju, liječnik može ponuditi pobačaj iz medicinskih razloga. To je također jedna od metoda za prevenciju intrauterinih zaraznih bolesti u djece.
Ako postane jasno da je došlo do infekcije djeteta, što je potvrđeno testovima i invazivnom dijagnostikom, tada žena i njezina obitelj trebaju odlučiti hoće li prekinuti trudnoću. Svatko ima pravo složiti se i odbiti.
Za informacije o tome što su intrauterine infekcije opasne za žene i za buduću bebu, pogledajte sljedeći video.