Što je probira tijekom trudnoće i kako se to radi?
Jedan od najuzbudljivijih trenutaka za ženu tijekom razdoblja rađanja je probir za prirođene abnormalnosti fetusa. Oni se provode za sve trudnice, ali ne i svaka trudna majka je objašnjena i detaljno objašnjena kakvo je istraživanje i na čemu se temelji.
U tom smislu, projekcije su obrasle mnoštvom predrasuda, neke žene čak odbijaju proći procedure kako bi "ne trošile živce". Da je ova dijagnostika, reći ćemo u ovom članku.
Što je to?
Probir je screening, screening, sortiranje. To je značenje ove engleske riječi i u potpunosti odražava bit dijagnostike. Prenatalni pregled je skup studija koje dopuštaju izračunati rizike genetskih patologija.
Važno je razumjeti da nitko ne može reći na temelju pregleda da žena nosi bolesno dijete, te se rezultati skrininga ne prijavljuju.
Oni samo pokazuju koliko je veliki rizik od rođenja dane žene u njezinoj dobi, anamneza, prisutnosti loših navika, itd., Djeteta s genetskim abnormalnostima.
Prenatalni pregled tijekom trudnoće uveden je na nacionalnoj razini i Postao je obvezan prije više od dva desetljeća. Tijekom tog vremena bilo je moguće značajno smanjiti broj djece rođene s teškim razvojnim teškoćama, a prenatalna dijagnoza imala je značajnu ulogu u tome.
Uvjeti u kojima se provode ove studije daju ženi mogućnost da prekine trudnoću ako se potvrdi nepovoljna prognoza ili napusti i rodi dijete s patologijom, ali to čini sasvim svjesno.
Budući da se bojite provjere ili odbijanja, to nije baš razumno. Uostalom, rezultati ove jednostavne i bezbolne studije ne obvezuju ništa.
Ako su unutar normalnog raspona, to samo potvrđuje da je dijete dobro, a majka može biti mirna.
Ako je žena izložena riziku, prema rezultatima testa, to ne znači da joj je dijete bolesno, ali to može biti osnova za dodatna istraživanja, što pak može pokazati prisutnost ili odsutnost kongenitalnih abnormalnosti sa 100% vjerojatnošću.
Provjera se provodi besplatno, u bilo kojoj antenatalnoj klinici, u određeno vrijeme trudnoće. U posljednje vrijeme, kada se trudnoća nakon 30 ili 35 godina uopće ne smatra izvanrednom pojavom, takva je studija od posebne važnosti, jer s godinama, a to nije tajna, povećavaju se dobni rizici rađanja djeteta s anomalijama.
Koji su rizici izračunati?
Naravno, da bi se osigurale sve moguće patologije koje dijete može imati, medicinska tehnika to ne može. Prenatalni pregledi nisu iznimka.Studije samo izračunavaju vjerojatnost postojanja jedne od sljedećih patologija u djeteta.
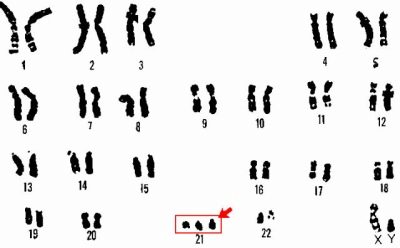
Downov sindrom
To je kongenitalna promjena u broju kromosoma, u kojima je 47 kromosoma prisutno u kariotipu umjesto 46. Dodatni kromosom je uočen u 21 parovima.
Sindrom ima brojne osobine koje dijete posjeduje - spljošteno lice, skraćivanje lubanje, plosnati zadnji dio glave, kraći udovi i širok i kratak vrat.
U 40% slučajeva takva se djeca rađaju s prirođenim oštećenjima srca, u 30% - sa strabizmom. Takva se djeca nazivaju "sunčanim" zbog činjenice da nikada nisu agresivna, ljubazna i vrlo ljubazna.
Patologija nije tako rijetka kao što se misli.
Prije uvođenja screeninga, upoznala se u jednoj od 700 novorođenčadi. Nakon što je probiranje postalo sveprisutno, a ženama je dana mogućnost da odluče hoće li dijete ostaviti s ovim sindromom, broj "sunčanih" beba se smanjio - sada ima više od 1.200 zdrave djece za jedno novorođenče.
Genetika je dokazala izravnu vezu između dobi majke i vjerojatnosti Downovog sindroma u djeteta:
- djevojka stara 23 godine može dobiti takvu mrvicu s vjerojatnošću od 1: 1563;
- žena u dobi od 28-29 godina ima šansu 1: 1000 da ima "sunčano" dijete;
- ako je majka starija od 35 godina, ali još nije navršila 39 godina, rizik je već 1: 214;
- trudna žena u dobi od 45 godina, takav rizik, nažalost, je 1: 19. To znači da od 19 žena u ovoj dobi rađa dijete s Downovim sindromom.
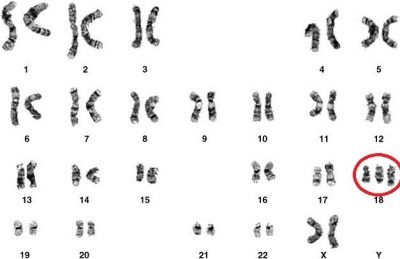
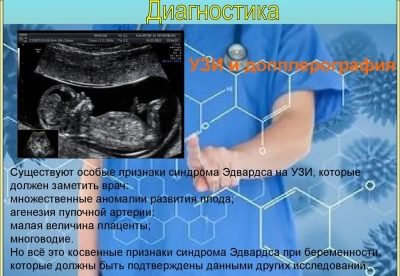
Edwardsov sindrom
Teška kongenitalna malformacija povezana s kromosomom trisomije 18 rjeđe je nego Downov sindrom. U prosjeku, svaka 3.000 djece teoretski se može roditi s takvom anomalijom.
U slučaju kasnih poluga (nakon 45 godina), ovaj rizik je oko 0,6-0,7%. Najčešće se patologija javlja kod ženskih fetusa. Rizik od dobivanja takvog djeteta je veći kod žena s dijabetesom.
Takva su djeca rođena u vremenu, ali s malom težinom (oko 2 kg). Obično se kod beba s ovim sindromom mijenjaju lubanja i struktura lica. Imaju vrlo malu donju čeljust, mala usta, uske male oči, deformirane uši - možda nema ušne školjke i nogara.
Slušni kanal također nije uvijek prisutan, ali čak i ako ga ima, on je jako sužen. Gotovo sva djeca imaju anomaliju strukture stopala tipa "ljuljanja", a više od 60% ima prirođene srčane mane. Sva djeca imaju anomalije malog mozga, tešku mentalnu retardaciju, sklonost napadima.
Takve bebe ne žive dugo - više od polovice ne živi do 3 mjeseca. Samo 5-6% djece može živjeti do godinu dana, a rijetke jedinice koje preživljavaju i nakon godinu dana pate od teške nereduktivne oligofrenije.
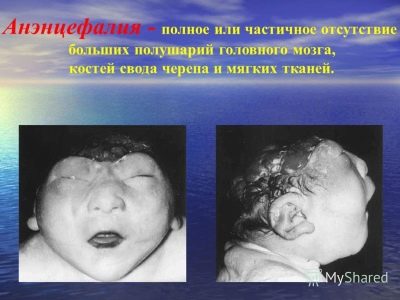
anencefalija
To su defekti neuralne cijevi koji se mogu pojaviti pod utjecajem štetnih čimbenika u vrlo ranim fazama trudnoće (između 3 i 4 tjedna). Kao rezultat toga, fetus može biti nedovoljno razvijen ili uopće ne može biti moždane hemisfere, možda ne postoje svodovi lubanje.
Smrtnost od takvog defekta je 100%.polovica djece umire u maternici, druga polovica se može roditi, ali samo šest od desetak njih uspijeva živjeti barem nekoliko sati. A samo nekolicina uspijeva živjeti oko tjedan dana.
Ova patologija je češća u višestrukim trudnoćama, kada se jedan od blizanaca razvija na štetu drugog. Najčešće zahvaćene anomalije su djevojčice.
Defekt se javlja u prosjeku u jednom slučaju na 10 tisuća rođenih.
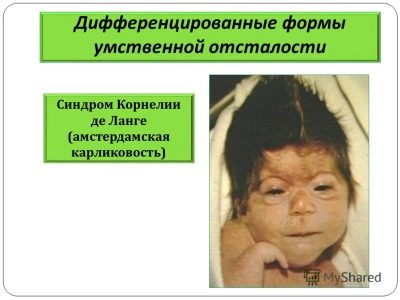
Sindrom Cornelije de Lange
Ova bolest se smatra nasljednom, javlja se u jednom slučaju na 10 tisuća rođenih. Ona se manifestira teškom mentalnom retardacijom i brojnim malformacijama.
Takva djeca imaju skraćenu lubanju, iskrivljene crte lica, uši, vid, probleme sa sluhom, kratke udove i često nedostaju prsti.
Djeca u većini slučajeva također imaju malformacije unutarnjih organa - srca, bubrega i genitalija.U 80% slučajeva djeca su imbecili, čak nisu ni sposobni za jednostavnu mentalnu aktivnost, često se sami onesposobljavaju, jer uopće ne kontroliraju motornu aktivnost.
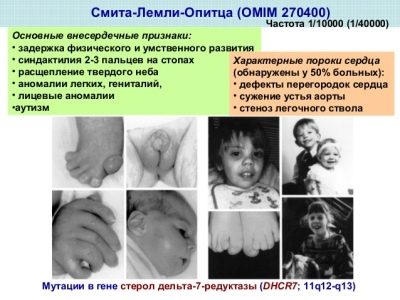
Smith-Lemli-Opitzov sindrom
Ova bolest povezana je s prirođenim nedostatkom enzima 7-dehidrokolesterol reduktaze, koji osigurava stvaranje kolesterola, koji je potreban svim živim stanicama u tijelu.
Ako je oblik blag, simptomi mogu biti ograničeni na manje mentalne i tjelesne smetnje, s teškim oblikom, moguće su složene mane i duboka mentalna retardacija.
Najčešće se ta djeca rađaju s mikrocefalijom, autizmom, srčanim manama, plućima, bubrezima, probavnim organima, sluhom, vidom, teškom imunodeficijencijom, zakrivljenosti kostiju.
Svaka trideseta odrasla osoba na planeti je nositelj ove bolesti, ali "defektni" DHCR7 gen se ne prenosi uvijek na potomstvo, samo se jedna od 20 tisuća beba može roditi s ovim sindromom.
Međutim, zastrašujući broj prijevoznika prisilio je liječnike da uključe ovaj sindrom u definiciju markera tijekom prenatalnih pregleda.
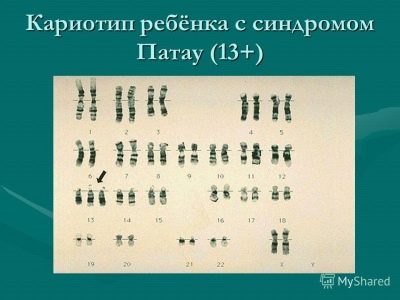
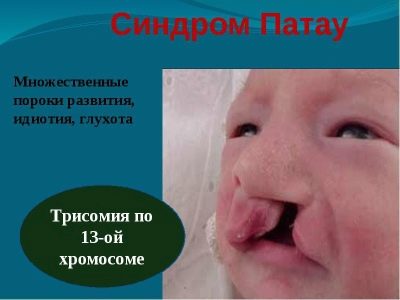
Patau sindrom
To je genetska patologija povezana s dodatnim 13 kromosomom. To se događa u prosjeku jednom na 10 tisuća isporuka. Vjerojatnost da će dijete imati takvu patologiju veća je kod majki koje su “povezane s dobi”. U polovici svih slučajeva takva trudnoća popraćena je polihidramnionom.
Djeca se rađaju lagana (od 2 do 2,5 kg), imaju smanjenje veličine mozga, višestruke patologije središnjeg živčanog sustava, abnormalni razvoj očiju, ušiju, lica, rascjep, ciklopiju (jedno oko u sredini čela).
Gotovo sva djeca imaju oštećenja srca, nekoliko dodatnih slezena, kongenitalne kile s prolapsom u trbušnu stijenku većine unutarnjih organa.
Devet od deset beba s Patau sindromom umiru prije nego što navrše jednu godinu. Oko 2% preživjelih može živjeti do 5-7 godina. Pate od dubokog idiotizma, nisu svjesni onoga što se događa, nisu sposobni za elementarne mentalne akcije.
Ne-molarni triplody
Povećanje broja parova kromosoma na bilo kojoj razini može se povezati s "pogreškom" u začeću, ako, na primjer, nijedna, nego dva spermatozoida prodrla u jajnu stanicu, a svaki je donio 23 para kromosoma.
U kombinaciji s majčinskom genetikom kod djeteta nije položeno 46 kromosoma, već 69 ili drugi broj. Takva djeca obično umiru u maternici. Novorođenčad umire za nekoliko sati ili dana, budući da su višestruki defekti, vanjski i unutarnji, nespojivi sa životom.
To nije nasljedna bolest, ona se događa slučajno. I sa sljedećom trudnoćom, isti roditelji imaju minimalnu mogućnost ponavljanja negativnih iskustava. Prenatalni pregled također vam omogućuje da predvidite moguće rizike takve patologije.
Sve navedene patologije, ako je njihov rizik visok prema rezultatima probira i ako su potvrđene kao rezultat dodatnog pregleda, koji se postavlja zbog toga što je žena u rizičnoj skupini, predstavljaju osnovu za prekid trudnoće za zdravstveno stanje u bilo kojem trenutku.
Neće biti prisilnog pobačaja ili umjetnog poroda, odluka o prekidu trudnoće.
Dijagnostičke metode
Prenatalne metode skrininga su jednostavne. One uključuju:
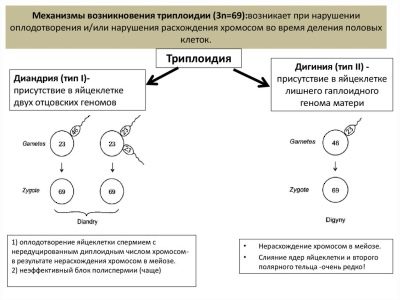
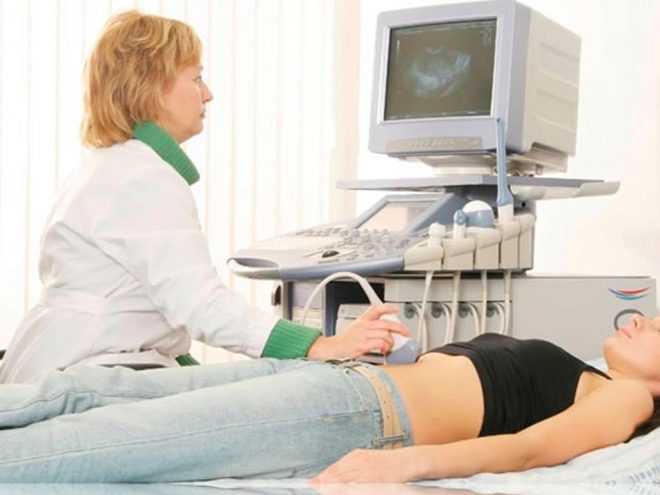
- ultrazvuk, koji na temelju nekih karakterističnih markera omogućuje procjenu moguće prisutnosti patologije;
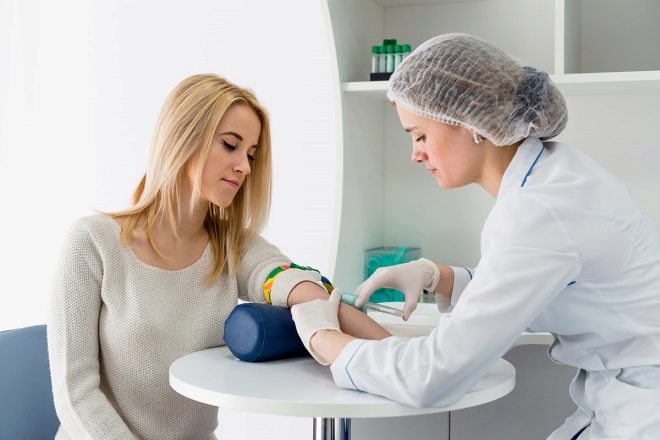
- biokemijska analiza krvi iz vene, u kojoj se otkrivaju koncentracije određenih tvari i hormona, čije su vrijednosti karakteristične za jednu ili drugu kongenitalnu anomaliju.
Tijekom trudnoće provode se tri projekcije:
Za koga je screening potreban?
Za sve trudnice koje su registrirane, skrining studije su planirane i poželjne. Ali nitko ne može obvezati ženu da daruje krv iz vene i napravi ultrazvuk u okviru prenatalne dijagnostike - to je dobrovoljno.
Stoga bi svaka žena trebala misliti prije svega o posljedicama svog odbijanja tako jednostavnog i sigurnog postupka.
Prvo i najvažnije, probir se preporučuje za sljedeće kategorije trudnica:
- trudnice koje su željele roditi dijete nakon 35 godina (što dijete nije u redu);
- trudnice koje su već imale djecu s kongenitalnim defektima, uključujući one s kromosomskim abnormalnostima, imale su slučajeve intrauterine smrti fetusa zbog genetskih poremećaja u mrvicama;
- trudnice koje su prethodno imale dva ili više pobačaja u nizu;
- žene koje su uzimale lijekove, lijekove koji se ne smiju konzumirati tijekom trudnoće, u ranim fazama fetalnog razvoja (do 13 tjedana). To su hormoni, antibiotici, određeni psihostimulansi i drugi lijekovi;
- žene koje zatrudne zbog incesta (odnosi s bliskim krvnim srodnikom - ocem, bratom, sinom itd.);
- buduće majke koje su bile izložene radioaktivnom zračenju neposredno prije začeća, kao i one čiji su seksualni partneri bili izloženi takvom zračenju;
- trudnice koje imaju rodbinu s genetskim poremećajima u obitelji, kao i ako su ti rođaci prisutni od strane budućeg oca djeteta;
- buduće majke koje nose dijete čije očinstvo nije uspostavljeno, na primjer, osmišljeno putem IVF-a pomoću donorske sperme.
Opis studije - kako se provodi probir
Nemoguće je nazvati prenatalni probir točnom studijom, jer otkriva samo vjerojatnost patologije, ali ne i njezinu prisutnost. Stoga bi žena trebala znati da se u njenoj krvi mogu otkriti markeri na kojima će se oslanjati tehničari i računalni program koji izračunava vjerojatnost. ne samo zbog patologija djeteta.
Stoga se koncentracija određenih hormona povećava ili smanjuje kao posljedica najjednostavnije obične prehlade, akutne respiratorne virusne infekcije, trovanja hranom koju je trudna žena pretrpjela uoči istraživanja.
To može utjecati na pokazatelje nedostatak sna, pušenje, teški stres, Ako se takve činjenice dogode, žena mora o tome obavijestiti svog liječnika u savjetovanju prije nego što dobije uputnicu za probir.
Svaka od projekcija poželjno je uzeti jedan dan, tj. Krv iz vene za biokemijska istraživanja, a posjet uredu ultrazvučne dijagnostike treba provesti uz minimalnu vremensku razliku.
Rezultati će biti točniji ako žena ode na ultrazvuk odmah nakon davanja krvi na analizu. Rezultati se međusobno nadopunjuju, a podaci o ultrazvuku i krvi ne uzimaju se zasebno.
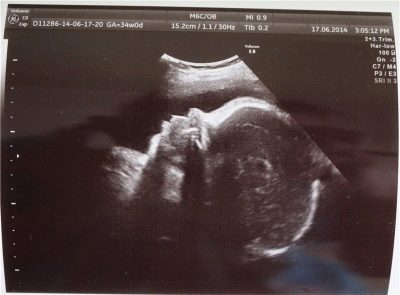
Prvi pregled i dekodiranje njegovih rezultata
Taj se skrining naziva i skriningom 1-trimestra. Optimalno vrijeme za to je 11-13 tjedana.
U brojnim ženskim konzultacijama uvjeti se mogu malo razlikovati. Stoga je dopušteno da se test provodi u 10 punih tjedana, u 11. tjednu, a također i 13 tjedana prije porodničkog razdoblja od 13 tjedana i 6 dana.
Projekcija počinje s činjenicom da je žena odmjerena, njezin rast mjeri se, a sve dijagnostički važne informacije koje su potrebne za izračun rizika bit će unesene u posebnom obliku. Što je više takvih informacija naznačeno, to je veća točnost studije.
Krajnji rezultat još uvijek proizvodi računalni program, lišen osjećaja i emocija, nepristran, pa je stoga ljudski faktor ovdje važan samo u pripremnoj fazi - prikupljanju i obradi informacija.
Važno za dijagnozu su: starost roditelja, posebno majki, njihova težina, prisutnost kroničnih bolesti (dijabetes, patologije srca, bubrega), nasljedne bolesti, broj trudnoća, poroda, pobačaja i pobačaja, loše navike (pušenje, alkohol ili droge), prisutnost budućih majki i očevi rodbine s nasljednim bolestima, genetske patologije.
Prvi pregled se smatra najvažnijim od tri. To daje najpotpuniju sliku o zdravlju i razvoju djeteta.
U uredu ultrazvučne dijagnostike, žena čeka na najčešći ultrazvučni pregled, koji je vjerojatno već učinila kako bi potvrdila činjenicu trudnoće.
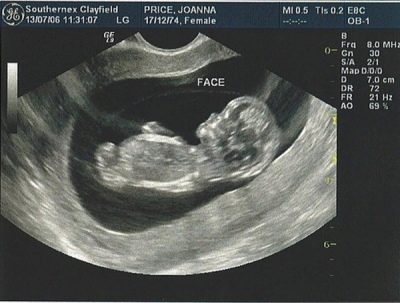
Na ultrazvuku u studiji probira izgled:
- Tijelo mrvica - jesu li svi udovi na lageru, jesu li smješteni. Ako želite, dijagnostičar može čak brojati prste na djetetovim rukama.
- Prisutnost unutarnjih organa - srce, bubrezi.
- OG - obim glave fetusa. To je dijagnostički važan pokazatelj koji vam omogućuje da procijenite ispravnu formaciju moždanih režnjeva.
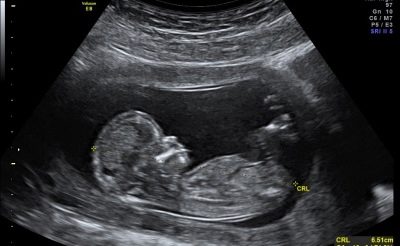
- KTR - udaljenost od repne kosti do krune. Omogućuje procjenu stope rasta djeteta, kao i razjašnjenje trajanja trudnoće s točnošću od jednog dana.
- LZR - fronto-zatiljna veličina fetusa.
- Otkucaji srca su otkucaji srca djeteta, dijagnostičar također bilježi da li je otkucaj srca ritmičan.
- Veličina i položaj posteljice, mjesto vezivanja.
- Broj i stanje žila pupkovine (neke genetske patologije mogu se manifestirati smanjenjem broja žila).
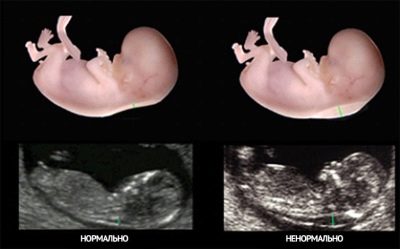
- TVP je glavni marker koji omogućuje procjenu vjerojatnosti najčešće patologije - Downovog sindroma, kao i nekih drugih abnormalnosti u razvoju (Edwardsov sindrom, Turner-ov sindrom, patologija strukture kostiju, srca.
Debljina ovratnika je udaljenost od kože do mišića i ligamenata u stražnjem dijelu fetalnog vrata.
Mjereno TBP-om u milimetrima, a zadebljanje ovog kožnog nabora karakteristično za djecu s kromosomskim abnormalnostima i razvojnim defektima nije poželjno.
TVP stope za skrining prvog tromjesečja:
Gestacijska dob | Debljina ovratnika |
10 tjedana - 10 tjedana + 6 dana | 0.8-2.2 mm |
11 tjedana - 11 tjedana + 6 dana | 0.8-2.4 mm |
12 tjedana - 12 tjedana + 6 dana | 0,7-2,5 mm |
13 tjedana - 13 tjedana + 6 dana | 0,7-2,7 mm |
Dakle, ako je dijete u 12. tjednu TVP iznad normalnih vrijednosti, a ne nekoliko desetina milimetra, ali mnogo više, onda je ultrazvuk ponovno imenovan za tjedan ili dva.
Blagi višak norme ne govori uvijek o patologiji djeteta. Dakle, prema statistikama, dijagnoza "Downovog sindroma" u 12% slučajeva potvrđena je TBP-om u 13. tjednu od 3,3-3,5 mm, a za žene koje su imale fetalni TVP od 2,8 mm umjesto normalnih 2,5 mm, razočaravajuća dijagnoza potvrđena je samo u 3% slučajeva.
Višak stope za 8 mm od gornje granice i više - indirektni pokazatelj vjerojatnosti Turner-ovog sindroma, povećanje od 2,5-3 mm može biti znak koji ukazuje na vjerojatnost prisutnosti takvih patologija kao što su Downov sindrom, Edwardsov sindrom i Patau sindrom. Nakon 14 tjedana, TVP se ne mjeri, nema dijagnostičku vrijednost. Da biste dovršili sliku, morate imati laboratorijske podatke.
Osim TVP-a, dijagnostičar će se nužno smatrati informativnim pokazateljem CTE-a (pacifičke veličine trtača).
Norme KTR na prvom pregledu:
Gestacijska dob | Kopchik-parijetalna veličina (KTR) |
10 tjedana | 33-41 mm |
11 tjedana | 42-50 mm |
12 tjedana | 51-59 mm |
13 tjedana | 62-73 mm |
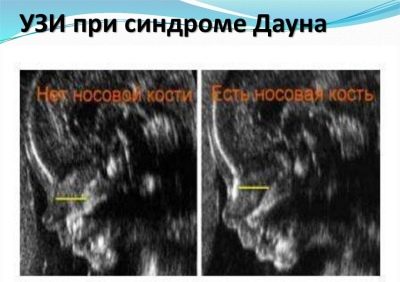
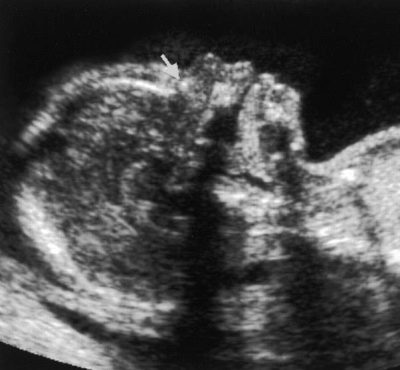
Razmatran je vrlo važan pokazatelj ultrazvučnog pregleda u prvom tromjesečju definicija nosne kosti u fetusa. Njegova odsutnost (izravnavanje) karakteristična je za mnoge prirođene genetske patologije.
Najveća iskustva budućih majki povezana su s tom kosti, jer svaka trudnica nema priliku ispitati je i izmjeriti.Ako je beba okrenuta prema unutra, natrag do ultrazvučnog sonde, morat ćete pokušati natjerati dijete da se prevrne, ako to ne donese rezultate, liječnik će staviti crticu ili napisati da nije moguće izmjeriti nosne kosti.
Obično su pravila za ovaj marker prilično proizvoljna, jer postoje ljudi s velikim nosovima, a postoje i ljudi s malim "gumbima". Ta urođena "nazalna" teoretski već se može vidjeti na ultrazvuku tijekom prvog pregleda. A mali grlić može biti nasljedna osobina, a ne znak malformacija.
Stoga je dobro ako se na prvom pregledu već nalazi grlić, to je vidljivo liječniku.
Ako ne, onda ne biste trebali uznemiravati, možete ponoviti ultrazvuk za nekoliko tjedana ili posjetiti drugog stručnjaka, jer različiti ljudi mogu nešto vidjeti ili ne vidjeti drugačije, a da ne spominjemo da se ultrazvuk u različitim klinikama obavlja na različitim uređajima. razina.
Veličina kostiju nosa (normalna):
Gestacijska dob | Duljina nosne kosti |
10 tjedana | Najčešće se ne mjeri, ne mjeri. |
11 tjedana | Nije izmjereno |
12 -13 tjedana | 2,0-4,2 mm |
13-14 tjedana | 2,9-4,7 mm |
Test krvi u prvom pregledu tromjesečja naziva se dvostruki test, jer određuje koncentraciju dvije izuzetno važne tvari:
- PAPP-A - protein plazme koji određuje samo kod trudnica;
- HCG, točnije β-hCG - ljudski korionski gonadotropin, tzv. Hormon trudnoće.
Brzine hCG u razdoblju od 10 do 14 tjedana kreću se od 0,5 do 2,0 MoM.
Povećanje β-hCG u krvi može biti indirektni znak Downovog sindroma u djeteta, a značajno smanjenje razine ovog hormona može biti znak Edwardsovog sindroma.
Povišene razine hCG mogu se naći u višestrukim trudnoćama kod savršeno zdrave djece, u trudnica s prekomjernom tjelesnom težinom, s dijabetesom u povijesti, kao i kod gestoze tijekom trudnoće, praćene edemom, povišenim krvnim tlakom.
Smanjena HCG također može biti posljedica prijetnje pobačajaako je prisutna kod ove žene, kao iu slučaju kasnog razvoja djeteta, što može biti popraćeno placentalnom insuficijencijom.
Norme proteina plazme - protein PAPP-A:
- u 11. tjednu trudnoće - 0,46-3,73 MDU / ml;
- u 12. tjednu - 0,79–4,76 meda / ml;
- u 13. tjednu - 1,03-6,01 meda / ml;
- u 14. tjednu trudnoće - 1,47-8,54 IU / ml.
Budući da različiti laboratoriji koriste različite reagense, metode rada, očitanja u dva različita laboratorija, ako žena daje krv u oba istog dana, mogu se razlikovati. Stoga je uobičajeno, kao u slučaju hCG-a, odrediti koncentraciju tvari u MM.
Norma PAPP-A za prvo tromjesečje je pokazatelj koji je u rasponu od 0.5-2.0 MoM.
Smanjenje PAPP-A smatra se pokazateljem rizika za Edwardsov sindrom i Downov sindrom, Patau. Također, smanjenje proteina može govoriti o smrti djeteta u maternici, o njegovoj pothranjenosti s neadekvatnom placentnom prehranom.
Podizanje razine PAPP-A ne bi trebalo biti zabrinjavajuće ako su svi ostali markeri otkriveni kao rezultat probira (TVP, HCG su unutar normalnih vrijednosti).
Ako liječnik tvrdi da trudnica ima povišenu razinu PAPP-A, to može značiti da placenta takve žene može biti niska, da nema jednu, već dvije ili tri bebe, te njezina je beba vrlo debela, njezini parametri premašuju dob. Ponekad povećanje razine ovog proteina plazme ukazuje na povećanu debljinu posteljice.
Žene će obično saznati rezultate probira za nekoliko dana ili tjedana. Sve ovisi o tome kako radi akreditirani laboratorij u regiji, koliko je dugačak red.
Kako bi se pojednostavilo razumijevanje onoga što se događa, opstetričari-ginekolozi pokušavaju ne opteretiti trudnicu brojevima, režnjevima i mama, jednostavno kažu da je sve u redu ili da je potrebno provesti dodatna istraživanja.
Gotov oblik prvog prenatalnog skrininga izgleda kao grafikon s objašnjenjima, odmah ispod - računalni program koji sažima sve podatke o ženi i njezinom zdravlju, rezultate ultrazvuka i koncentraciju hCG i PAPP-A, daje rizike.
Na primjer, Down sindrom - 1: 1546. To znači da je rizik nizak, s djetetom, najvjerojatnije, sve je u redu. Ako je rizik označen kao 1:15 ili 1:30, onda je vjerojatnost da ima bolesno dijete visoka, potrebna je detaljnija dijagnostika kako bi se utvrdila istina.
Drugi pregled i dekodiranje njegovih rezultata
Drugi pregled se zove skrining za 2 trimestra. Održava se između 16 i 20 tjedana. Najinformativnije razdoblje smatra se 16-18 tjedana.
Studija uključuje ultrazvučnu dijagnostiku fetusa, kao i biokemijske krvne testove - dvostruki, trostruki ili četverostruki test. Kada se provodi studija više ne igra veliku ulogu, hoće li žena istovremeno proći oba pregleda.
Ne tako davno se smatralo da ako prvi ekran ne pokaže abnormalnosti, onda drugi nije uopće potreban, s izuzetkom ugroženih žena.
odmah skrining drugog tromjesečja smatra se jednako dobrovoljnim kao prvi, međutim, njegovi podaci već ne predstavljaju tako važnu dijagnostičku vrijednost kao pokazatelji prve studije u prvom tromjesečju.
Dakle, u uredu ultrazvučne dijagnostike trudnica čeka na uobičajenu i već poznatu proceduru, koja će se provesti transvaginalno (ako je žena puna i pogled kroz trbušni zid je težak) ili transabdominalna (sa senzorom u želucu).
Dijagnostičar će pažljivo proučiti bebu, procijeniti njegovu motoričku aktivnost, prisutnost i razvoj svih organa.
Specifični markeri, kao što je debljina ovratnika, uz ultrazvuk u prvom tromjesečju, u drugoj studiji, br.
Procjenjuje se cjelokupni razvoj djeteta, a dobiveni podaci koreliraju s varijantama prosječnih normativnih vrijednosti za ovo doba gestacije.
Fetometrijski standardi za ultrazvučni skrining za skrining drugog tromjesečja:
Opstetrijski pojam | BDP (biparientna veličina glave) mm | LZR (prednja-zatiljna veličina) mm | DBK (dužina butina) mm | KDP (dužina nadlaktice) mm | DCT (dužina kosti podlaktice) mm | ispušni (opseg glave) mm | SL (opseg abdomena) mm |
16 tjedna | 26 do 37 | 32 do 49 | Od 13 do 23 | Od 13 do 23 | 12 do 18 | 112-136 | 88-116 |
17 tjedna | 29 do 43 | 37 do 58 | 16 do 28 | 16 do 27 | 15 do 21 | 121-149 | 93-131 |
18 tjedna | 32 do 47 | 43 do 64 | Od 18 do 32 | Od 19 do 31 | Od 17 do 23 | 131-162 | 104-144 |
19 tjedna | Od 36 do 53 | Od 48 do 70 | 21 do 35 | 21 do 34 | Od 20 do 26 | 142-173 | 114-154 |
20 tjedna | 38 do 56 | Od 53 do 75 | 23 do 37 | 24 do 36 | 22 do 29 | 154-186 | 124-164 |
Odstupanja od prosječnih parametara mogu govoriti ne samo o nekim patologijama, već io nasljednim osobinama izgleda. Dakle, iskusni dijagnostičar nikada neće uplašiti trudnicu rekavši da joj dijete ima preveliku glavu, ako vidi da je glava njezine majke također velika, a otac (koga, uzgred, možete ponijeti sa sobom u ultrazvučnu sobu) također ne pripada ljudi s malom lubanjom.
Djeca odrastaju “skokovima”, a malo zaostajanje od normi ne znači da takvom djetetu nedostaje prehrane, pati od hipotrofije ili urođenih bolesti. Liječnik će pojedinačno ocijeniti odstupanje od standardnih vrijednosti navedenih u tablici. Ako je potrebno, ženama će se dati dodatni dijagnostički postupci.
Osim fetometrijskih parametara djeteta, u prostoriji za ultrazvučnu dijagnostiku na probiru sredinom trudnoće, žena će biti obaviještena o tome kako se tot nalazi u prostoru - gore ili dolje, i ispituje njegove unutarnje organe, vrlo je važno razumjeti postoje li nedostaci u njihovom razvoju:
- bočne komore mozga - obično ne prelaze 10-11,5 mm;
- pluća, kao i kralježnica, bubrezi, želudac, mokraćni mjehur, označeni su kao "normalni" ili "N" ako u njima nema ništa neobično;
- Srce mora imati 4 kamere.
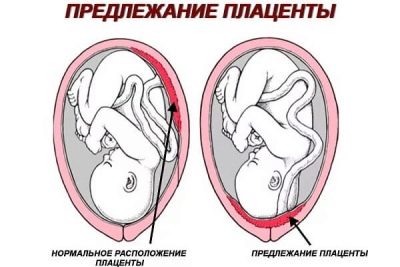
Dijagnostičar obraća pozornost na položaj posteljice. Ako se u prvom tromjesečju nalazio nisko, tada su izgledi da će se do drugog sjedišta dječja sjedala podići. Uzima se u obzir na koji je zid maternice fiksiran - na prednjoj ili stražnjoj strani.
Važno je da liječnik može odlučiti o načinu dostave.
Ponekad lokacija posteljice na prednjem zidu maternice povećava vjerojatnost odvajanja, u tom slučaju preporuča se carski rez. Zrelost same posteljice u razdoblju u kojem se provodi druga studija ima nulti stupanj, a struktura pedijatrijskog mjesta mora biti ujednačena.
Tako neštoIAG - indeks amnionske tekućine, označava količinu vode. Već znamo da su neke prirođene malformacije praćene nisko-protočnom vodom, ali sam taj indeks ne može biti simptom genetskih bolesti. Umjesto toga, potrebno je odrediti taktiku daljnjeg liječenja trudnoće.
Indeksi amnionskog indeksa:
Gestacijska dob | Amnionski indeks (mm) |
16 tjedana | 71-201 |
17 tjedana | 77-211 |
18 tjedana | 80-220 |
19 tjedana | 83-225 |
20 tjedana | 86-230 |
Posebna pažnja u ispitivanju pod drugim pregledom daje se stanju i značajkama pupčane vrpce - vrpci, koja povezuje dijete s posteljicom. Obično sadrži 3 žile - dvije arterije i jednu venu. Na njima postoji razmjena između djeteta i majke. Beba prima hranjive tvari i krv bogatu kisikom, te metaboličke proizvode i krv koja sadrži ugljični dioksid.
Ako u pupčanoj vrpci ima samo 2 žila, to može indirektno ukazivati na Down-ov sindrom i neke druge kromosomske abnormalnosti, ali je također moguće da se rad nestale posude kompenzira postojećim i da je dijete zdravo. Takve se bebe rađaju slabije, pothranjeno, ali nemaju genetske abnormalnosti.
Liječnik će savjetovati trudnicu da ne brine o nestalim krvnim žilama u pupčanoj vrpci ako su drugi ultrazvučni pokazatelji unutar normalnih vrijednosti, a dvostruki ili trostruki test (biokemijski test krvi) ne pokazuje izražene abnormalnosti.
Test krvi je najčešće trostruki test. Koncentracija slobodnog hCG, slobodnog estriola i AFP (alfa-fetoproteina) određena je u uzorku venske krvi buduće mumije. Te tvari daju predodžbu o tijeku djetetovog ponašanja i mogućim rizicima genetskih patologija u djeteta.
Norme u različitim laboratorijima su individualne, kako bi se sumirale različite vrijednosti korištenih podataka u MP. Svaki od tri markera idealno leži negdje između 0.5-2.0 MoM.
Razina hCG u drugom pregledu:
Opstetrijski pojam | Norma hCG (mjerena u ng / ml) |
16 tjedana | 4,66-50,0 |
17 tjedana | 3,33-42,7 |
18 tjedana | 3,84-33,2 |
19 tjedana | 6,75 |
20 tjedana | 5,26 |
Povećanje razine ovog hormona u drugom pregledu češće ukazuje na to da žena ima preeklampsiju, ima edem, bjelančevine u mokraći, uzimala je ili uzima određene hormonske lijekove, na primjer, kako bi spasila trudnoću.
Povećane razine hCG kod žena koje imaju blizance ili trojke. Ponekad povećanje vrijednosti ove tvari upućuje na to da je termin pogrešno postavljen i da je potrebno prilagoditi.
Na kromosomskoj patologiji, kao što je Downov sindrom, može se signalizirati značajan višak gornjeg praga hCG uz istodobno značajno smanjenje u druge dvije komponente trostrukog testa. Alpha-fetoprotein i hormon estriol su patološki podcijenjeni.
Razina slobodnog estriola na drugom zaslonu:
Opstetrijski pojam | Norma estriola (mjerena u ng / ml) |
16-17 tjedana | 1,17-5,52 |
18-19 tjedana | 2,43-11,21 |
20 tjedana | 3,8-10,0 |
Blagi porast koncentracije ženskog spolnog hormona može biti posljedica višestrukih trudnoća ili činjenice da žena nosi veliki fetus.
Smanjenje ovog hormona može ukazivati na vjerojatnost oštećenja neuralne cijevi i Down sindroma ili Turner-ove bolesti, kao i na Patau ili Cornelia de Lange sindrom.Ne smatra se svako smanjenje ove tvari patološkim, dok liječnici počinju oglašavati alarm kada je razina smanjena za više od 40% prosječne vrijednosti.
Smanjena razina estriola ponekad može ukazivati na zagrijani rezusni sukob, prijetnju prijevremenog poroda i nedovoljno placentno hranjenje djeteta.
Razina AFP u drugom tromjesečju
Opstetrijski pojam | Norme AFP (IU / ml) |
16 tjedana | 34,4 |
17 tjedana | 39,0 |
18 tjedana | 44,2 |
19 tjedana | 50,2 |
20 tjedana | 57,0 |
Značajan višak indikatora alfa-fetoproteina može biti neizravan znak odsutnosti u djetetu mozga, u cijelosti ili djelomično, patološke mekoće kralježnice i drugih stanja svojstvenih prirođenim malformacijama neuralne cijevi.
Za trudnice, koje očekuju blizance ili trojke, povećanje ACE je apsolutna norma.
Smanjenje razine ove tvari u krvi trudnice može biti pokazatelj potpuno normalne trudnoće, dok u kombinaciji s povišenim hCG i smanjenim estriolom, ovaj pokazatelj ponekad ukazuje na mogući Downov sindrom.
Ako je fetus potpuno zdrav, smanjenje AFP ponekad prati majčinu pretilost ili dijabetes mellitus u povijesti žene. Niska lokacija placente također utječe na razinu ove tvari, AFP može biti ispod normale.
Rezultati i rezultati skrininga drugog tromjesečja izračunavaju se i pomoću posebnog računalnog programa, ali već uzimajući u obzir podatke i prvu screening studiju.
Samo liječnik može pomoći dešifrirati vjerojatnost da se bolesnoj bebi rodi žena.
Uvijek iskusan opstetričar-ginekolog osobno "ponovno provjerite" predviđanje računalauspoređivanje koncentracija pojedinih tvari s poviješću trudnice, njezinom povijesti, osobnim karakteristikama, kao i protokolima prvog i drugog ultrazvuka.
Treći pregled i njegovi rezultati
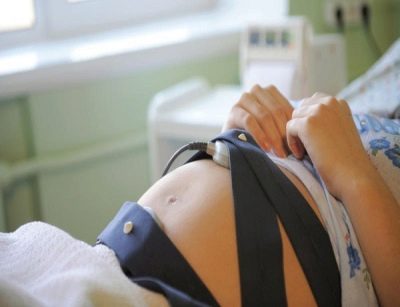
Završni, treći screening nasljednih bolesti i drugih fetalnih patologija provodi se u 30-36 tjedana. Najčešće liječnici pokušavaju propisati studiju za 32-34 tjedna. Pregled uključuje ultrazvuk, kao i neku vrstu rezultata dviju prethodnih studija.
Kao dio provjere CTG (kardiotokografija), Ova metoda vam omogućuje da utvrdite kako se frekvencija srca malog djeteta mijenja tijekom kretanja, koliko je velik broj tih pokreta.
Žene u riziku ne provode samo ultrazvuk, već im je dodijeljen i USDG (Doppler ultrazvuk), što nam omogućuje procjenu brzine protoka krvi u arterijama uterusa. To vam omogućuje točniju sliku o tome kako se osjeća nerođeno dijete, ako ima hipoksično stanje ili ima dovoljno hranjivih tvari.
Na ultrazvuku dijagnostičar javlja fetometrijske podatke o djetetu, njegov položaj u maternici, količinu vode, te procjenjuje debljinu i stupanj zrelosti posteljice.
Od 30 tjedana posteljica se obično "staje" do 1 stupnja, a od 35 tjedana do druge. Prema debljini dječjeg mjesta, stručnjaci ocjenjuju sposobnost ovog privremenog tijela da zadovolji potrebe mrvica za hranjive tvari.
Debljina posteljice kada se drži u treće tromjesečje
Opstetrijski pojam | Debljina placente (mm) |
30 tjedana | 23,9-39,5 |
31 tjedna | 24,6-40,6 |
32 tjedna | 25,3-41,6 |
33 tjedna | 26,0-42,7 |
34 tjedna | 26,7-43,8 |
35 tjedana | 27,5-44,8 |
36 tjedana | 28,0-46,0 |
Da bi postali tanji nego što je predviđeno normama, posteljica može kod tankih i mršavih žena, kao iu trudnica koje su imale zarazne bolesti tijekom trudnoće.
Zadebljanje dječjeg mjesta često ukazuje na prisutnost Rh-sukoba, što je karakteristično u trećem tromjesečju kod žena oboljelih od dijabetesa, preeklampsije. Pokazatelj kromosomskih abnormalnosti je debljina posteljice.
Fetometrija djece u ovim terminima može se značajno razlikovati od normativnih vrijednosti, jer se svatko rađa s različitim parametrima, težinama, od kojih je svaki sličan mami i tati.
Krvni testovi za biokemijske biljege u trećem tromjesečju ne prolaze.Ograničen na uobičajeni popis testova - opći testovi krvi i urina.
Ako su skrining pokazali abnormalnosti
Ako presuda računalnog programa koji analizira dobivene podatke kao rezultat skrininga pokazuje visok rizik od razvoja djeteta s razvojnim patologijama, kromosomskim i nasljednim bolestima, to je neugodno, ali ne i smrtonosno.
Sve se ne gubi, a dijete može biti zdravo. Kako bi se ovo pitanje detaljnije razjasnilo, ženama se mogu dodijeliti invazivne studije.
Točnost takvih metoda je blizu 99,9%. Oni su detaljno ispričani trudnoj majci i definitivno im je dano vremena da razmisle o tome hoće li zaista znati istinu po svaku cijenu, jer sami postupci, koji omogućuju preciznu dijagnozu, na neki način predstavljaju opasnost za očuvanje trudnoće.
Za početak, žena je poslana na konzultaciju u genetiku. Ovaj stručnjak "ponovno provjerava" rezultate računala i usmjerava na invazivnu dijagnostiku.
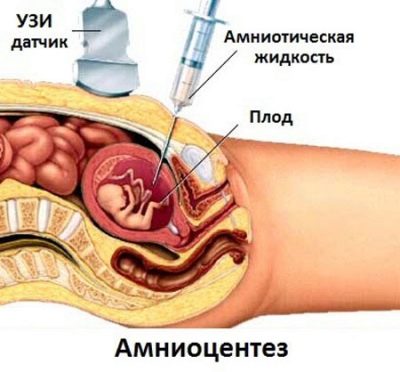
Za istraživanje nisu uzimani uzorci krvi i tkiva majke, nego uzorci tkiva i bebina krv, kao i amnionska tekućina.
Svaka, čak i najsigurnija, postojeća metoda - amniocenteza - povezana je s rizikom gubitka trudnoće. U prosjeku, rizik od infekcije i prekid trudnoće kreću se od 1,5 do 5%. To se ne može zanemariti pristankom na takav postupak.
Ako su rezultati prvog skrininga negativni, žena može biti propisana:
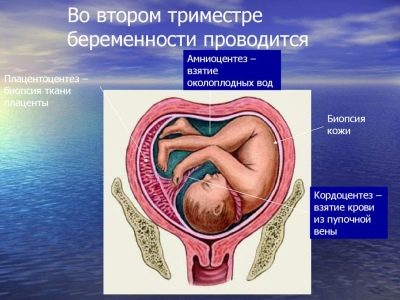
- biopsija korionskih vila (do 12 tjedana);
- amniocenteza (uzorkovanje amnionske tekućine za analizu).
Ako su buduća majka i njezin liječnik upozoreni na rezultate drugog pregleda, Može se odlučiti za sljedeće dijagnostičke postupke:
- amniocenteza;
- amnioskopija (vizualni pregled jajne stanice uz pomoć tankog fleksibilnog endoskopa - izvodi se samo od 17 tjedana trudnoće);
- placentocentezom (uzorkovanje za analizu stanica "dječjeg mjesta", održano od 18 do 22 tjedna);
- cordocentesis (djetetova krv se uzima za laboratorijske testove, provodi se od 18. tjedna);
- fetoskopija (pregled djeteta s endoskopom i uzimanje komada fetalne kože za analizu. Postupak se može provesti od 18 do 24 tjedna).
Tanki kirurški instrument može se umetnuti na tri načina - kroz trbušni zid, kroz cervikalni kanal i kroz punkciju u vagini. Izbor određene metode je zadatak stručnjaka koji točno znaju kako i gdje točno određena žena ima posteljicu.
Cijeli se postupak provodi pod nadzorom iskusnog, kvalificiranog liječnika za ultrazvučnu dijagnostiku, a sve što se događa u realnom vremenu pomaže u praćenju ultrazvučnog skenera.
Opasnost takvog istraživanja je mogućnost ranog ispuštanja vode, pobačaja. Mrvica u maternici može biti ranjena oštrim tankim instrumentom, abrupcijom posteljice, može početi upala fetalnih membrana. Mama može dobiti ranu, ugrožena je cjelovitost crijeva i mjehura.
Znajući to, svaka žena ima pravo sama odlučiti hoće li pristati na invazivnu dijagnozu ili ne. Neka ona ide na postupak nitko ne može.
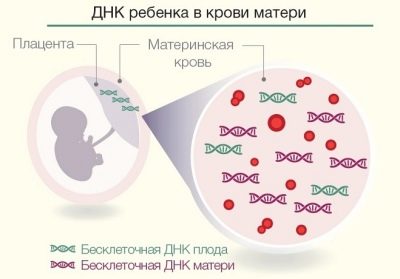
Od 2012. godine u Rusiji je proveden novi način istraživanja - neinvazivni prenatalni DNA test. Za razliku od gore opisanih invazivnih metoda, može se provesti već u 9. tjednu trudnoće.
Suština metode je izolacija DNA molekula djeteta od majčine krvi, budući da beba ima vlastitu krvnu opskrbu koja radi za bebu od 8. tjedna trudnoće, a neke od njezinih crvenih krvnih stanica ulaze u majčin krvotok.
Zadatak tehničara je pronaći te crvene krvne stanice, izolirati DNK iz njih i utvrditi ima li dijete bilo kakve urođene abnormalnosti. Istodobno, tehnika omogućuje otkrivanje ne samo prisutnosti grubih kromosomskih abnormalnosti, već i drugih mutacija gena, koje se ne mogu prepoznati ni na koji drugi način.Također, majka s točnošću od 99,9% bit će obaviještena o spolu djeteta već 9 tjedana trudnoće.
Takvi testovi, nažalost, još nisu uključeni u paket zdravstvenog osiguranja i stoga su plaćeni. Njihova prosječna cijena je od 40 do 55 tisuća rubalja. Nju nude mnoge privatne medicinske genetske klinike.
Loša strana toga je da će invazivni test s punkcijom fetalnog mjehura i dalje morati proći ako neinvazivni DNK test pokaže da postoje odstupanja.
Ginekološke bolnice i rodilišta još uvijek nisu prihvatile rezultate takvog inovativnog testa kao razlog za dugotrajno prekidanje trudnoće iz medicinskih razloga.
Pripreme za probiranje
Rezultat skrininga u ženskoj konzultaciji može biti pogrešan iu pozitivnom iu negativnom smjeru, ako žena ne uzima u obzir negativan utjecaj nekih čimbenika, kao što su lijekovi ili teški stres. Stoga, liječnici preporučuju pažljivo pripremanje za prolaz jednostavnog istraživanja.
Tri dana prije pregleda Ne preporučuje se jesti masnu, prženu i začinjenu hranu. To može iskriviti rezultate biokemijskih testova krvi.
Dijeta podrazumijeva i odbacivanje čokolade, kolača, naranče, limuna i drugih agruma, kao i dimljenog mesa.
Donirajte krv treba biti na prazan želudac. Ali uz konzultacije možete uzeti krekere ili malu čokoladicu da je pojede nakon davanja krvi prije nego što prođete kroz ultrazvučni postupak.
Dijete pod utjecajem pojedene čokoladne mame aktivnije će se kretati i moći će se “pojaviti” dijagnostičaru u svom punom sjaju. Prazan želudac ne znači da žena tri dana gladuje sebe i svoje dijete. Za uspješnu donaciju krvi u biokemiju, dovoljno je ne jesti najmanje 6 sati prije uzimanja krvi.
Za tjedan dana treba isključiti sve stresne čimbenike, budući da večer prije pregleda žena treba uzeti lijek koji smanjuje stvaranje plina u crijevima tako da „natečeno“ crijevo ne uzrokuje kompresiju trbušnih organa i ne utječe na rezultate ultrazvuka. Sigurno za lijekove budućih majki - «Espumizan».
Nije potrebno popuniti mjehur, u to vrijeme (10-13 tjedana) fetus je jasno vidljiv bez punjenja mjehura.
Točnost istraživanja
Točnost skrininga drugog tromjesečja niža je od one pri prvom skriningu, iako rezultati ukazuju na mnoga pitanja. Dakle, ponekad se ispostavi da žena koja je bila izložena visokim rizicima rađa savršeno zdravo dijete, a djevojčica kojoj je rečeno da je sve „normalno“ postaje majka djeteta s teškim genetskim patologijama i razvojnim anomalijama.
Razmatraju se točne studije samo invazivne dijagnostičke metode. Točnost otkrivanja Downovog sindroma pomoću testova krvi i ultrazvuka procjenjuje se na oko 85%. Probir s trizomijom 18 otkriva točnost od 77%. Međutim, to su brojke službene statistike, u praksi je sve mnogo zanimljivije.
Broj lažnih pozitivnih i lažnih negativnih skrininga nedavno se povećao. To nije zbog činjenice da su liječnici počeli raditi gore. Upravo zbog toga što mnoge žene koje se nadaju kompetentnosti plaćenih stručnjaka pokušavaju istraživati vlastiti novac u plaćenom centru, a ultrazvučne preglede ne provode uvijek stručnjaci koji imaju međunarodni pristup obavljanju ove vrste istraživanja.
Broj pogrešnih analiza također raste, jer čak i živi ljudi rade s modernom opremom u laboratorijima.
Uvijek postoji mogućnost da liječnik nije primijetio nešto na ultrazvuku ili nije vidio što je tamo, te da su laboratorijski asistenti napravili elementarnu tehničku pogrešku. Stoga se ponekad podaci iz jednog laboratorija moraju ponovno provjeriti u drugom.
Najbolje je proći probnu studiju u savjetovalištu na mjestu stanovanja - liječnicima je zajamčeno ne samo priznanje za ovu vrstu dijagnoze, već i veliko iskustvo u njegovoj provedbi.
Važno je ostati miran i vjerovati da će sve biti u redu s djetetom, bez odustajanja od mogućnosti da što više nauči o stanju djeteta. Probir pruža mogućnost.